Page 71 - CJO_F18
P. 71
RAPPORT DE CAS
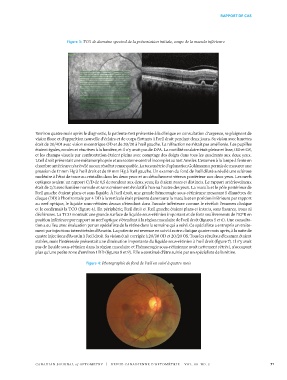
Figure 3: TCO de domaine spectral de la présentation initiale, coupe de la macula inférieure
193
Environ quatre mois après le diagnostic, la patiente s’est présentée à la clinique en consultation d’urgence, se plaignant de
194
Figure 3: Spectralis OCT of initial presentation, inferior macular cross-section
vision floue et d’apparition nouvelle d’éclairs et de corps flottants à l’œil droit pendant deux jours. Sa vision avec lunettes
195
était de 20/401 avec vision excentrique OD et de 20/20 à l’œil gauche. La réfraction ne s’était pas améliorée. Les pupilles
étaient égales, rondes et réactives à la lumière, et il n’y avait pas de DPA. La motilité oculaire était pleine et lisse, OD et OS,
et les champs visuels par confrontation étaient pleins avec comptage des doigts dans tous les quadrants aux deux yeux.
L’œil droit présentait une métamorphopsie et un scotome central incomplet au test Amsler. L’examen à la lampe à fente en
chambre antérieure n’a révélé aucun résultat remarquable. La tonométrie d’aplanation Goldmann a permis de mesurer une
pression de 17 mm Hg à l’œil droit et de 19 mm Hg à l’œil gauche. Un examen du fond de l’œil dilaté a révélé une sclérose
nucléaire à l’état de trace au cristallin dans les deux yeux et un détachement vitreux postérieur aux deux yeux. Les nerfs
optiques avaient un rapport C/D de 0,5 de rondeur aux deux yeux; ils étaient roses et distincts. Le rapport artérioveineux
était de 2/3 avec lumière normale et sans croisement évolutif à l’un ou l’autre des yeux. La macula et le pôle postérieur de
l’œil gauche étaient plans et sans liquide. À l’œil droit, une grande hémorragie sous-rétinienne mesurant 5 diamètres de
disque (DD) à l’horizontale par 4 DD à la verticale était présente dans toute la macula et en position inférieure par rapport
au nerf optique, le liquide sous-rétinien dessus s’étendant dans l’arcade inférieure comme le révélait l’examen clinique
et le confirmait la TCO (figure 4). En périphérie, l’œil droit et l’œil gauche étaient plans et intacts, sans fissures, trous ni
déchirures. La TCO montrait une grande surface de liquide sous-rétinien important et de forts soulèvements de l’EPR en
position inférieure par rapport au nerf optique s’étendant à la région maculaire de l’œil droit (figures 5 et 6). Une consulta-
tion a eu lieu avec évaluation par un spécialiste de la rétine dans la semaine qui a suivi. Ce spécialiste a entrepris un traite-
ment par injections intravitréales d’Avastin. La patiente est revenue en suivi à notre clinique quatre mois après, à la suite de
quatre injections d’Avastin à l’œil droit. Sa vision était corrigée à 20/30 OD et 20/20 OS. Tous les résultats d’examen étaient
stables, mais l’intéressée présentait une diminution importante du liquide sous-rétinien à l’œil droit (figure 7). Il n’y avait
pas de liquide sous-rétinien dans la région maculaire et l’hémorragie sous-rétinienne avait nettement rétréci, n’occupant
196
plus qu’une petite zone d’environ 1 DD (figures 8 et 9). Elle a continué d’être suivie par un spécialiste de la rétine.
Figure 4: Fundus photograph at four-month follow up
197
193
Figure 3: Spectralis OCT of initial presentation, inferior macular cross-section
194 Figure 4: Photographie de fond de l’œil en suivi à quatre mois
195
196
197 Figure 4: Fundus photograph at four-month follow up
CANADIAN JOURNAL of OPTOMETRY | REVUE CANADIENNE D’OPTOMÉTRIE VOL. 80 NO. 3 71
38668_CJO_F18_ONLINE_ONLY_ARTICLES August 13, 2018 12:32 PM APPROVAL: ___________________ DATE: ___________________